変形性膝関節症は、中高年の多くが罹患(りかん)する病気です。1990年から現在までの約30年間で、約10%増加したといわれています。また、40歳以上の有病率は約55%におよび、二人に一人が罹患しています。
増加傾向にある変形性膝関節症の原因について、整形外科医が詳しく解説します。

目次
変形性膝関節症とは
変形性膝関節症は、加齢、生活習慣の問題、運動不足などにより引き起こされる病気です。
この病気のおもな特徴は、膝関節内の軟骨が摩耗し、関節自体が変形することです。主な症状には膝の痛みや関節内に水が溜まることがあります。
症状が初期段階から進行すると、膝の動きが制限され、以下のような追加の症状が現れることがあります。
- 歩き始め時の膝の痛み
- 正座や階段の昇降が困難になる
- 膝の変形や完全に伸ばせなくなる
この病気の進行を遅らせるためには、進行の要因を理解することが重要です。以下では、主要な要因について詳しく見ていきましょう。
関節の変形と軟骨の摩耗
変形性膝関節症における関節の変形と軟骨の摩耗は、おもに外部からの過度なストレス、老化、遺伝子の関与によって引き起こされます。
初期から中期、末期までの各段階で起こることを次の表にまとめました。
| 段階 | みられる症状 |
|---|---|
| 初期 | 骨と骨の間に存在する軟骨が摩耗し、動作を開始する際に痛みを感じる。 安静にしていると痛みが和らぐ |
| 中期 | 骨と骨の間に存在する軟骨が摩耗し、動作を開始する際に痛みを感じる。 安静にしていると痛みが和らぐ |
| 末期 | 骨の摩耗がさらに進行し、膝関節の変形がみられる。 膝が完全に伸びず、歩行が困難になることも多く、日常生活における大きな障害となる |
加齢との関連性
加齢は、変形性膝関節症のおもなリスク要因の一つです。
年齢があがるにつれて、関節を保護する軟骨の弾力性は徐々に低下し、軟骨の摩耗は確実に進行します。さらに、加齢にともなう筋力低下は、体重を支える膝周辺の筋力を弱め、関節に負担がかかることも要因としてあげられます。
生活習慣との関連性
生活習慣も変形性膝関節症の発症に大きく影響します。
不規則な生活習慣は、肥満を招きやすく、変形性膝関節症のリスクを高めることが知られています。これは、膝関節が体重を支える主要な部位であるためです。とくに階段を昇る際には体重の6〜7倍もの負荷が膝にかかります。体重が重ければ重いほど、膝関節への負担も大きくなります。
運動不足との関連性
運動不足が引き起こす筋力の低下も、変形性膝関節症の発症に関わってきます。
膝関節を支える筋力が低下すると、関節の安定性が失われ、膝への負担が増大します。この増加した負担は、軟骨の摩耗を加速させるため、適切な運動を心がけることが重要です。
変形性膝関節症の原因
変形性膝関節症の原因は非常に多岐にわたります。おもな5つの原因を解説します。
遺伝的要因
変形性膝関節症の発症者のうち、約3割〜6割は、遺伝的な要素が関係あるとされていますが、詳細はまだ解明されていません。ただし、近年のゲノム解析により、膝や股関節の変形性関節症の発症に関わる遺伝子が相次いで特定されており、遺伝的要因について少しずつ理解が進んでいます。
外傷による損傷
スポーツ活動や事故による膝の外傷も原因の一つです。
日本整形外科学会の「変形性膝関節症診療ガイドライン」によれば、さまざまなリスク因子をオッズ比であらわしたデータのなかで、膝関節の外傷がもっとも数値が高い結果になりました。とくに、膝を伸ばすときに関節を支える前十字靱帯の損傷、関節の安定とクッションの役割をする半月板の損傷は、よりリスクが高くなると報告しています。
体重の増加
人は立っているときにも、膝関節周辺の筋肉に大きな負荷がかかります。
さらに、歩行時には体重の約2〜4倍、階段の昇降時には約6〜7倍の負荷が膝にかかります。このため、体重がわずかに増えるだけで膝への負担は大幅に増加するのです。
例えば、体重が3kg増加すると、膝への追加負担は約20kgになります。一方で、体重を減らすことで、膝への負担を同じくらい減らすことができます。
姿勢の乱れ
体の各部位に均等な負荷をかけるためには、正しい姿勢を保つことが非常に重要です。
健康な人と変形性膝関節症の方の姿勢を比較すると、頭の位置や背中、腰の曲がり具合などで、以下のような違いがみられます。
- 頭部の前方突出
- 腰椎の屈曲
- 骨盤の後傾
- 体感の前傾
これらの姿勢の乱れは、膝関節への負担を増加させる可能性があります。日常生活での姿勢を意識し、筋力トレーニングを行うことで、膝関節への負担を軽減することが可能です。
関節の負荷過多
日常生活での重い物の持ち上げや長時間の立ち仕事など、関節に過度な負荷をかける行為は、変形性膝関節症の原因の一つです。
とくに、正座やしゃがみ込む動作は、骨の変形や関節の隙間が狭くなることに影響をおよぼします。
職業面では、農業、林業、漁業などの体を動かす仕事をしている人は、事務職や技術職の人よりもリスクが高いとされています。
変形性膝関節症の自然治癒について
変形性膝関節症は、自然治癒が極めて困難な病気です。
膝関節の変形や損傷が進行すると、現在の医学では、自然に完全に回復することはほとんど不可能とされています。
とくに、膝の軟骨がすり減ってしまった場合、軟骨は再生しないため、自然治癒は期待できません。放置すると、症状はさらに進行し、安静時でさえ痛みを感じるようになり、歩行が困難になることがあります。
このような進行した場合、最終的には関節を切断して人工関節に置き換える手術が必要となり、入院治療が必要になることもあります。
そのため、発症初期の適切な治療とリハビリテーションが非常に重要になります。
変形性膝関節症の治療の必要性
変形性膝関節症の治療は、日常生活の影響と介護予防の観点から、非常に重要です。それぞれが与える影響と必要性を解説します。
日常生活や趣味への影響
変形性膝関節症は日常生活に大きく影響をおよぼします。
具体的には、患者は歩行時に困難を感じるようになり、階段の昇降も難しくなることがあります。このような制約は、日常生活の質を大幅に低下させる可能性があるでしょう。
また、趣味活動への参加が制限され、リラクゼーションの時間や楽しみが減少することもあります。生活の質を維持、向上させるためにも、変形性膝関節症の症状の治療は非常に重要です。
介護予防
変形性膝関節症は、介護予防の観点からも重要な病気です。
膝の痛みや不快感は歩行困難を引き起こし、最終的に介護が必要となる可能性もあります。これは重大な問題ですが、早期治療によってこれらのリスクを大幅に減少させることが可能です。症状が気になる場合は速やかに医師の診察を受け、治療を開始することが推奨されます。
変形性膝関節症の治療方法
保存療法(非手術療法)、再生医療、手術療法、リハビリテーションなど、患者の状態に応じた治療法が存在します。
保存療法(非手術療法)
変形性膝関節症の保存療法には、運動療法、装具療法、薬物療法などが含まれます。とくに当院では、運動療法とリハビリテーションに力を入れています。国家資格を持つ柔道整復師が、一人ひとりに最適な運動メニューを提案し、指導をおこなっています。
装具療法では、サポーターや足底板を用いて足のねじれを矯正し、膝への負担を軽減します。
また、薬物療法としては、痛みを和らげるためにヒアルロン酸の注射、内服薬、外用薬を使用します。これらの治療方法は、変形性膝関節症の症状を緩和し、日常生活の質を改善するために有効です。
再生医療
最近、再生医療への関心が高まっています。多くの患者さんが、初期段階での保存療法に望んだ結果が得られず、再生医療を求めるケースもでてきました。
この治療法は、初期から中期の症状に適しており、体への影響も比較的軽微です。
日本では、再生医療を提供するには、厚生労働省の承認が必要であり、定期的な報告も義務つけられているため、限定された施設でしか実施されていません。
当院の再生医療では、PRP-FD療法や幹細胞療法を提供しています。
手術療法
変形性膝関節症の治療には複数の選択肢がありますが、重度の場合には手術療法が適切な場合があります。おもな手術方法の一つに人工関節置換術があります。この手術では、摩耗した軟骨や半月板、変形した骨を取り除き、人工の関節に置き換えます。
ただし、長期間の使用により劣化した人工物の再置換が必要になることもあり、60歳未満の若年層には通常推奨されません。
リハビリテーション
リハビリテーションは、手術後や保存療法の一環として不可欠です。リハビリを開始する前に膝の状態を詳細に把握するため、画像検査や医師の診断が必要となります。また、患者一人ひとりの状況は異なるため、生活習慣や歩行の癖などを詳細に確認し、原因を特定することが重要です。
当院では、リハビリテーションを中心に、膝のねじれを改善し、膝の軟部組織の硬さを和らげ、日常生活における歩行や姿勢の改善を目指す運動指導に力を入れています。リハビリテーションを継続できるようサポートとフォローに注力しており、初診時からリハビリテーションの案内も行います。
変形性膝関節症の予防法
適切な体重管理、適度な運動の継続、正しい姿勢の保持、関節への負担を軽減する工夫、早期の診断と治療などが予防法として挙げられます。
適切な体重管理
肥満は、膝関節に過度な負荷をかけ、変形性膝関節症の発症リスクを高める要因となります。そのため、健康的な体重を維持することは、症状の予防において極めて重要です。
バランスの取れた食事と適度な運動により、効果的に体重を管理することが、変形性膝関節症の予防に力を発揮します。
適度な運動の継続
適度な運動継続は、体重管理だけでなく、関節周りの筋肉の強化にも不可欠です。筋肉の強化は、関節をサポートする力の強化につながり、関節の安定性を高める助けとなります。
変形性膝関節症の原因の一つに、太もも周りの筋力低下などが挙げられます。この問題に対処できる、おもなトレーニング方法をひとつ紹介します。
パテラセッティング
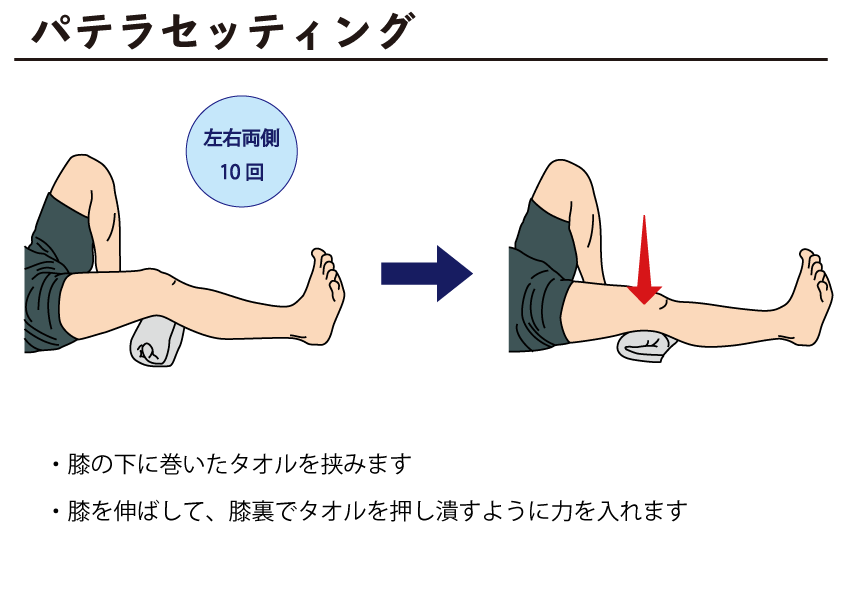
【方法】
仰向けで膝を伸ばして寝る
膝の下にタオルを入れる
タオルを潰すように下に押し付ける(太ももの内側に力が入るように意識してください)
呼吸を止めず5秒キープ(片脚10回ずつ行う)
このトレーニング方法は、膝を曲げることや階段の昇降が困難な方にもおすすめです。
正しい姿勢の保持
正しい姿勢を保つことは、身体のすべての関節に均等な負荷をかけるために非常に重要です。姿勢の乱れがあると、一部の関節に過度な負荷がかかります。膝関節の場合は、軟骨の摩耗を早めることになるかもしれません。
そのため、日常生活での正しい姿勢の維持が、これらの問題を予防する鍵となり、その習慣化が重要とされています。
関節への負担を軽減する工夫
筋力が必要な重い物を持ち上げる作業や、長時間にわたる立ち仕事など、関節に過度な負荷をかける行為は、できる限り避けるようにしましょう。
とくに年齢を重ねるとともに関節の耐久性が低下するため、症状があらわれやすくなります。
物を持ち上げる際は、腰を低くして力を分散させる、長時間の立ち仕事の間には、適度な休憩を取るなどの工夫を行いましょう。これらの小さな配慮が、長期的に関節への負担を軽減する助けになります。
早期の診断と治療
変形性膝関節症の初期症状を感じた場合、自己判断せず、速やかに専門医の診断を受けることが非常に重要です。適切な治療を受けることで、症状の進行を遅らせ、日常生活の質を維持することができます。
また、歳を取って膝が痛むのは普通だと軽視するのもやめましょう。サプリメントなどの過信も避け、介護が必要になる前に、正しい知識で予防と治療に取り組むことが大切です。
まとめ
当院では初期から中期の変形性膝関節症に適合する再生医療を提供しており、膝の関節治療を専門に扱っています。また、国家資格を持つ柔道整復師が、患者ごとに最適な運動メニューを提案し指導しています。
不安や疑問があれば、一度お電話ください。専門スタッフがお答えいたします。早期の診断と治療により、より良い健康状態を維持しましょう。







